-
14 December
-
PENYALAHGUNAAN ANTIBIOTIK PENYEBAB RESISTENSI BAKTERI
PENYALAHGUNAAN ANTIBIOTIK PENYEBAB
RESISTENSI BAKTERI
apt. Hani Sopiani
Instalasi Farmasi BBKPM Bandung
Penyakit infeksi merupakan salah satu masalah kesehatan masyarakat yang penting, khususnya di negara berkembang. Tingginya prevalensi penyakit infeksi di Indonesia menyebabkan tingginya penggunaan antibiotik. Antibiotik merupakan obat yang paling banyak digunakan pada infeksi yang disebabkan oleh bakteri. Berbagai studi menemukan bahwa sekitar 40-62% antibiotik digunakan secara tidak tepat antara lain untuk penyakit-penyakit yang sebenarnya tidak memerlukan antibiotik. Penggunaan antibiotik yang tidak bijak merupakan penyebab utama terjadinya resistensi bakteri terhadap antibiotik.
Beberapa jenis antibiotik berdasarkan mekanisme kerja :
1. Menghambat sintesis atau merusak dinding sel bakteri, seperti beta-laktam (penisilin,sefalosporin, monobaktam, karbapenem, inhibitor beta-laktamase), basitrasin, dan vankomisin.
2. Memodifikasi atau menghambat sintesis protein, misalnya aminoglikosid, kloramfenikol, tetrasiklin, makrolida (eritromisin, azitromisin, klaritromisin), klindamisin, mupirosin, dan spektinomisin.
3. Menghambat enzim-enzim esensial dalam metabolisme folat, misalnya trimethoprim dan sulfonamid.
4. Mempengaruhi sintesis atau metabolisme asam nukleat, misalnya kuinolon, nitrofurantoin.
Gambar 1. Berbagai Jenis Sediaan Antibiotik
Resistensi bakteri
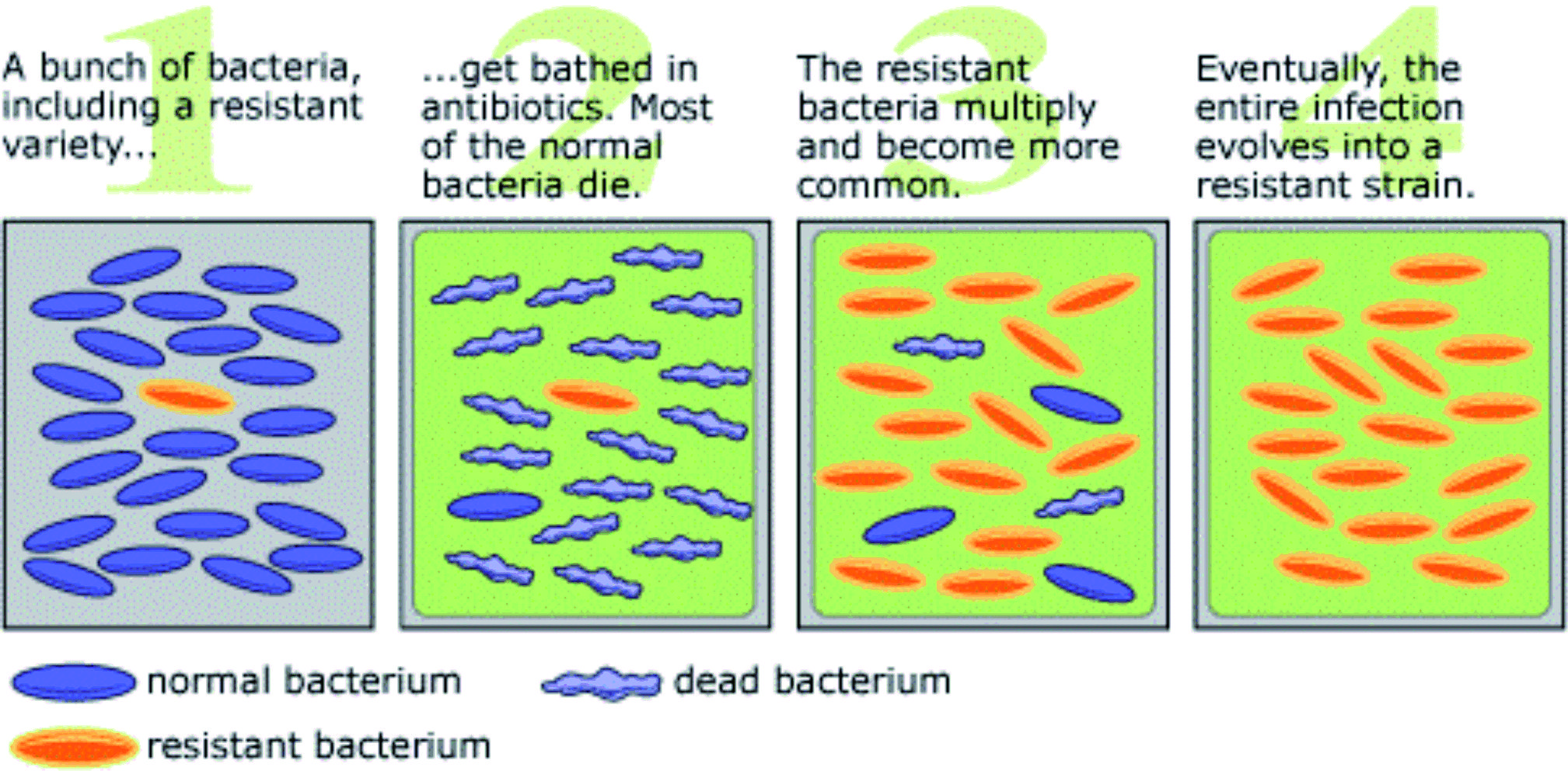
Resistensi bakteri adalah kondisi ketika suatu strain bakteri menjadi resisten (kebal) terhadap antibiotik. Resistensi ini berkembang secara alami melalui mutasi yang terjadi secara perlahan dan acak dan juga bisa disebabkan oleh pemakaian obat antibiotik yang tidak tepat sebagai adaptasi bakteri terhadap tekanan lingkungan. Setelah gen resisten dihasilkan, bakteri kemudian dapat mentransfer informasi genetik secara horisontal (antar individu) dengan pertukaran plasmid. Mereka kemudian akan mewariskan sifat itu kepada keturunannya, yang akan menjadi generasi resisten. Bakteri bisa memiliki beberapa gen resistensi, sehingga disebut bakteri multiresisten.
Resistensi bakteri merupakan masalah kesehatan masyarakat utama di seluruh dunia. Dampak dari resistensi bakteri memang seperti tidak terasakan secara langsung akibatnya oleh pasien, namun baru akan terasa dampaknya ketika seseorang terinfeksi dan tidak sembuh-sembuh setelah diberi antibiotik. Hal ini bisa terjadi jika pasien tersebut terinfeksi oleh bakteri yang resisten antibiotik, sehingga pengobatannya menjadi lebih sulit dan harus menggunakan obat yang lebih kuat dan lebih mahal dengan lebih banyak efek samping. Jika kejadian ini terakumulasi dalam sekelompok masyarakat, maka biaya kesehatan menjadi sangat meningkat.
Gambar 2. Proses Berkembangnya Bakteri yang Resisten
Penyebab utama resistensi bakteri adalah penggunaan antibiotik yang meluas dan irasional. Lebih dari separuh pasien dalam perawatan rumah sakit menerima antibiotik sebagai pengobatan ataupun profilaksis. Sekitar 80% konsumsi antibiotik dipakai untuk kepentingan manusia dan sedikitnya 40% berdasar indikasi yang kurang tepat, misalnya infeksi virus.
Terdapat beberapa faktor yang mendukung terjadinya resistensi, antara lain:
1. Penggunaan antibiotik yang kurang tepat, seperti terlalu singkat, dosis yang terlalu rendah, diagnosa awal yang salah dalam potensi yang tidak adekuat.
2. Faktor yang berhubungan dengan pasien. Pasien dengan pengetahuan yang salah akan cenderung menganggap wajib diberikan antibiotik dalam penanganan penyakit meskipun disebabkan oleh virus, misalnya flu, batuk-pilek, demam yang banyak dijumpai di masyarakat. Pasien dengan kemampuan finansial yang baik akan meminta diberikan terapi antibiotik yang paling baru dan mahal meskipun tidak diperlukan. Bahkan pasien membeli antibiotik sendiri tanpa peresepan dari dokter. Sedangkan pasien dengan kemampuan finansial yang rendah seringkali tidak mampu untuk menuntaskan regimen terapi.
3. Peresepan dalam jumlah besar, sehingga meningkatkan pengeluaran perawatan kesehatan dan seleksi resistensi terhadap obat-obatan baru. Peresepan meningkat ketika diagnosa awal belum pasti, sehingga kesulitan dalam menentukan antibiotik yang tepat karena kurangnya pelatihan dalam hal penyakit infeksi dan tatalaksana antibiotiknya.
4. Penggunaan monoterapi, dibandingkan dengan penggunaan terapi kombinasi, penggunaan monoterapi lebih mudah menimbulkan resistensi.
5. Penggunaan di rumah sakit, adanya infeksi endemik atau epidemik memicu penggunaan antibiotik yang lebih massif pada bangsal-bangsal rawat inap terutama di ICU (intensive care unit). Kombinasi antara pemakaian antibiotik yang lebih intensif dan lebih lama dengan adanya pasien yang sangat peka terhadap infeksi, memudahkan terjadinya infeksi nosokomial.
6. Penggunaan antibiotik untuk hewan dan binatang ternak, antibiotik juga dipakai untuk mencegah dan mengobati penyakit infeksi pada hewan ternak. Dalam jumlah besar antibiotik digunakan sebagai suplemen rutin untuk profilaksis atau merangsang pertumbuhan hewan ternak. Bila dipakai dengan dosis subterapeutik, akan meningkatkan terjadinya resistensi.
7. Promosi komersial dan penjualan besar-besaran oleh perusahaan farmasi serta didukung pengaruh globalisasi memudahkan terjadinya pertukaran barang sehingga jumlah antibiotik yang beredar semakin luas. Hal ini memudahkan akses masyarakat luas terhadap antibiotik.
8. Kurangnya penelitian yang dilakukan para ahli untuk menemukan antibiotik baru.
9. Lemahnya pengawasan yang dilakukan pemerintah dalam distribusi dan pemakaian antibiotik. Misalnya pasien dapat dengan mudah mendapatkan antibiotik meskipun tanpa peresepan dari dokter. Selain itu juga kurangnya komitmen dari instansi terkait baik untuk meningkatkan mutu obat maupun mengendalikan penyebaran infeksi.
Untuk menurunkan terjadinya resistensi bakteri, ada beberapa hal yang perlu dilakukan, diantaranya :
1. Dokter sebaiknya lebih berhati-hati dalam meresepkan antibiotik, jangan terlalu mudah meresepkan antibiotik untuk penyakit-penyakit yang lebih banyak disebabkan oleh virus. Hal ini yang kemudian sering ditiru oleh masyarakat, di mana ketika merasakan sakit yang diduga sama, dan karena dulu pernah mendapatkan resep antibiotik, maka masyarakat mencoba mengobati sendiri dengan antibiotik
2. Tenaga kesehatan selain dokter seperti bidan, perawat, mantri, juga semestinya tidak mudah memberikan antibiotik kepada pasien.
3. Apoteker lebih berhati-hati memberikan atau menjual antibiotik. Jangan memberikan atau menjual antibiotik sembarangan tanpa resep dokter. Sebaiknya berikan edukasi secukupnya mengenai cara penggunaan antibiotk yang tepat.
4. Masyarakat atau pasien sebaiknya tidak mudah pula mengobati diri sendiri dengan antibiotik. Karena penyakit yang nampaknya sama, belum tentu demikian, sehingga sebaiknya mendapatkan diagnosa yang tepat dari dokter. Apotek menjual antibiotik tanpa resep karena ada permintaan pasien. Rangkaian proses ini perlu diputuskan. Jangan mudah apalagi memaksa membeli antibiotik di apotek tanpa resep dokter. Jangan menggunakan antibiotik pada penyakit-penyakit ringan akibat virus seperti flu, batuk, pilek, diare.
5. Dokter dan apoteker sebagai sesama tenaga kesehatan perlu meningkatkan komunikasi yang lebih efektif terkait dengan penggunaan antibiotik. Apoteker lebih memahami mengenai antibiotik dan indikasinya, sementara dokter juga terbuka untuk diingatkan jika meresepkan antibiotik secara kurang rasional.
6. Perilaku hidup sehat. Tenaga kesehatan harus lebih sadar terhadap kebersihan pribadi dan lingkungan agar infeksi bakteri tidak menyebar dari satu orang ke orang lain. Dokter misalnya, dapat mencuci tangan terlebih dahulu setelah memeriksa pasien yang satu sebelum beralih ke pasien yang lain, ataupun desinfeksi alat-alat yang akan dipakai untuk memeriksa pasien..
Masalah antibiotik dan resistensinya menjadi perhatian seluruh dunia. Penanganan masalah ini memerlukan partisipasi dari banyak pihak. Dokter sebagai klinisi. Pemerintah sebagai pemegang regulasi, farmasi sebagai distributor, bahkan masyarakat luas sebagai pengguna bisa berperan serta dalam menangani masalah resistensi ini.
Daftar Pustaka :
[1] Kementerian Kesehatan Republik Indonesia, (2011). Peraturan Menteri Kesehatan Nomor 2406 Tahun 2011 Tentang Pedoman Umum Penggunaan Antibiotik. Jakarta.
[2] Nurmala, dkk. (2015). Resistensi dan Sensitivitas Bakteri Terhadap Antibiotik di RSU dr. Soedarso Pontianak Tahun 2011-2113. e Jurnal Kedokteran Indonesia Vol 3 (1) pp 21-28.
[3] Fieri, M., et all (2017). Antibiotic Resistance, Journal of Infection and Public Health Vol 10, pp 369-371.
[4] https://zulliesikawati.files.wordpress.com/2014/10/5_bacteria_variety.jpg [Diakses pada tanggal 1 November 1021 pukul 10.03]
Posted by Humas BBKPM Bandung Posted on December 14, 2021
